表示サイズ
表示サイズ


緑内障は視界に見えない場所(暗点)が出現したり、見える範囲(視野)が狭くなる病気です。
初期症状から中期症状にかけては自覚症状があまりなく、ほとんどの方が病気の発生に気付きません。しかし末期症状になると視野がかなり狭くなったり、視力が極端に落ちたりすることがあり、この時点で気付く方が多いのが実状です。
治療が遅れると最悪失明に至る可能性もあるため、非常に注意が必要な病気のひとつです。
一度失われた視力・視野を回復させることはできないため、進行を遅らせることが治療の基本となります。そのため、発見と治療をできるだけ早い段階で行っておくことが非常に大切となります。

すべてのものが正常に見える

いくつか欠けて見えるがほとんど自覚症状がなく気づかない

視野の狭窄も発生しているが中央部がしっかり見えているため自覚しにくい

見える範囲が極端に狭くなり、視力も低下するため、自覚しやすい
※ 上記はあくまでも見え方のイメージですが、視野が欠けているからといって周りが黒く見えるわけではなく、見えていない部分の景色は、もう片方の眼や脳が映像を作り出すことで補ってしまうため、「見えていない」という事実に自覚のないまま生活を続けられるケースが非常に多いのです。
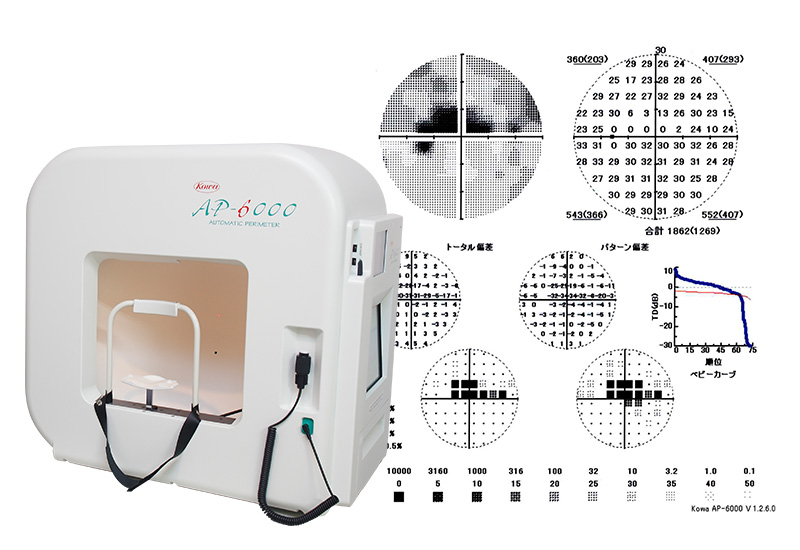
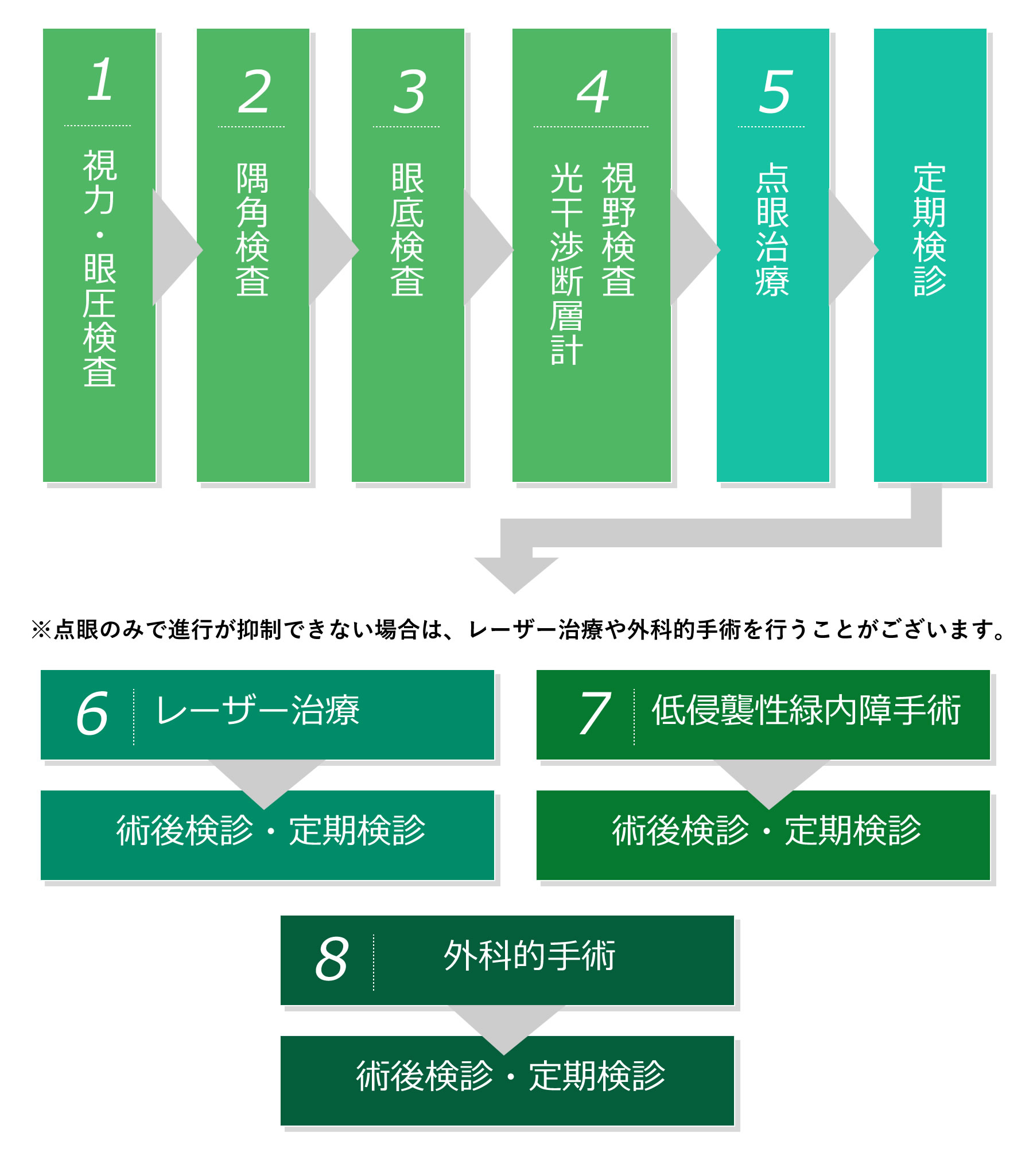
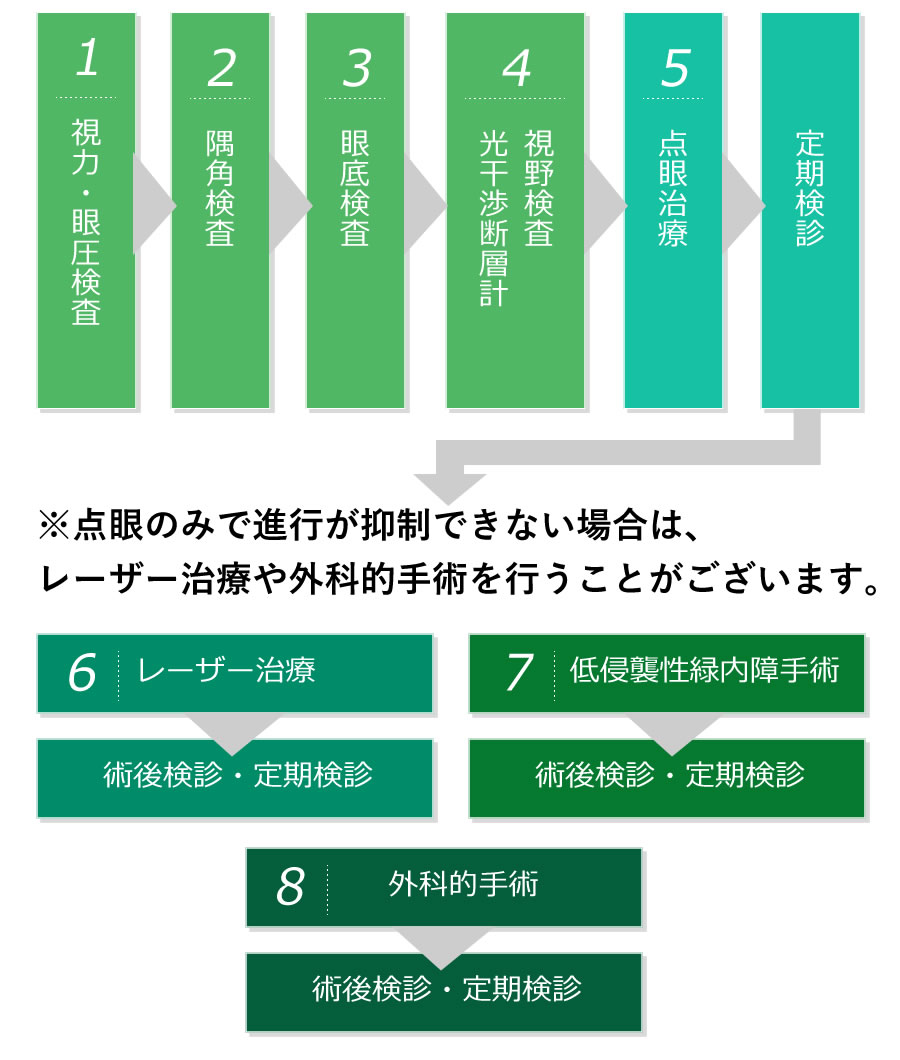
緑内障を診断するための検査はいくつかありますが、患者さまの負担も少なく時間のかからないものも多いです。
定期検診ではこれらの検査を行い、緑内障かどうか、また眼に異常がないかをしっかりと診断していきます。


現在の医学では、失った視力や視野を回復する術はありません。
そのため、緑内障の治療はできるだけゆっくりと「進行を遅らせる」ことを目的としたものです。
何もしない状態では最悪失明に至る可能性もあるため、緑内障が発見されてから早い段階での処置が重要となります。
治療の方法は緑内障の種類や患者さま一人ひとりの眼の状態や緑内障の進行具合に合わせてしっかりと提案させていただきます。
万が一緑内障と判断された場合には、しっかりとその治療法を続けていくことが大切です。
眼圧を下げる効果のある目薬を処方します。
もともと眼圧が高くない人でも、眼圧を下げることによって、病気の進行を抑えることができます。
点眼薬の種類などは喘息の既往や全身疾患の有無を確認した上で、患者さま一人ひとりの眼の状態に合ったものを処方いたします。
医師の指示に従って、毎日続けることで眼圧をコントロールし、緑内障の進行を遅らせます。
定期検診で進行の状態や効果を確認し、点眼薬が変更になったり、種類が増減したりすることも珍しいことではありません。
それだけ、1人ひとりに合わせた点眼薬での治療が緑内障では大切になります。毎日点すことは煩わしいことですが、緑内障の治療の基本は患者さまにとっての適正な眼圧を保つこと、これに尽きるのです。
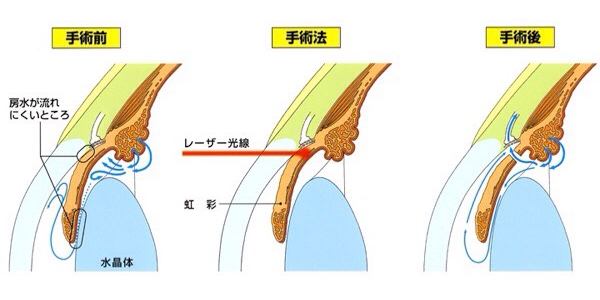
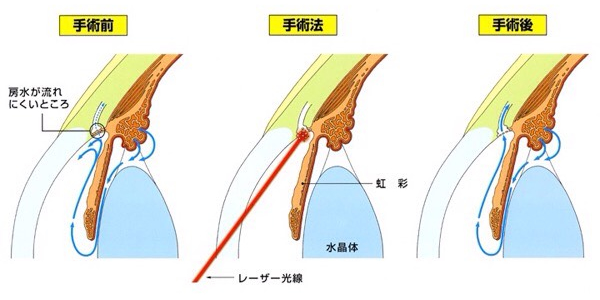
メスを使わず、患部にレーザーを照射して小さな穴を開けたり、房水の通り道の抵抗を下げることで、眼圧のコントロールを図ります。レーザー治療は日帰りで行えるため、入院の必要もありません。治療を行う際には、術前検査をいくつか行った上で施術を行います。
MIGSとはmicro invasive glaucoma surgeryの略で、日本語では「低侵襲緑内障手術」となります。 これまでの手術に比べて眼圧下降効果は少ないものの、手術時間は短く抑えられ、低侵襲で合併症が少なく安全性の高い緑内障手術の総称です。
白内障と同様に点眼麻酔で施行可能で、時間も5~10分で施行可能な手術です。白内障手術と同時に行うことができるのも特長です。
MIGSはiStent injectWと線維柱帯切開術の2種類があります。
これらMIGSの共通の手技としては、
といった手順で行われ、従来の手術に比べて手技が少ないため、比較的短時間(10分程度)で手術が終了します。
傷も小さくて済むため、術直後の視力や視野の悪化も最低限となり、傷の治りも早くなりました。
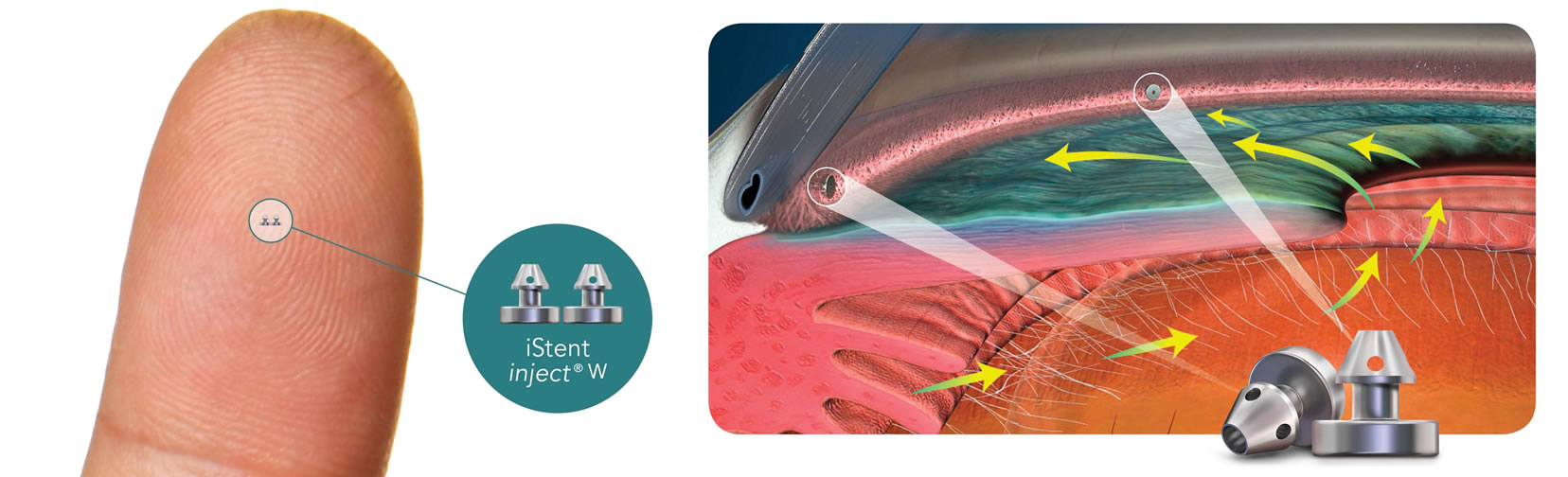

松本眼科では以前より、低侵襲緑内障手術(MIGS)の1つであるiStent(アイステント)を厚生労働省の認可を得て導入しておりました。
そしてこの度、第2世代のiStent injectWを新しく導入いたしました。

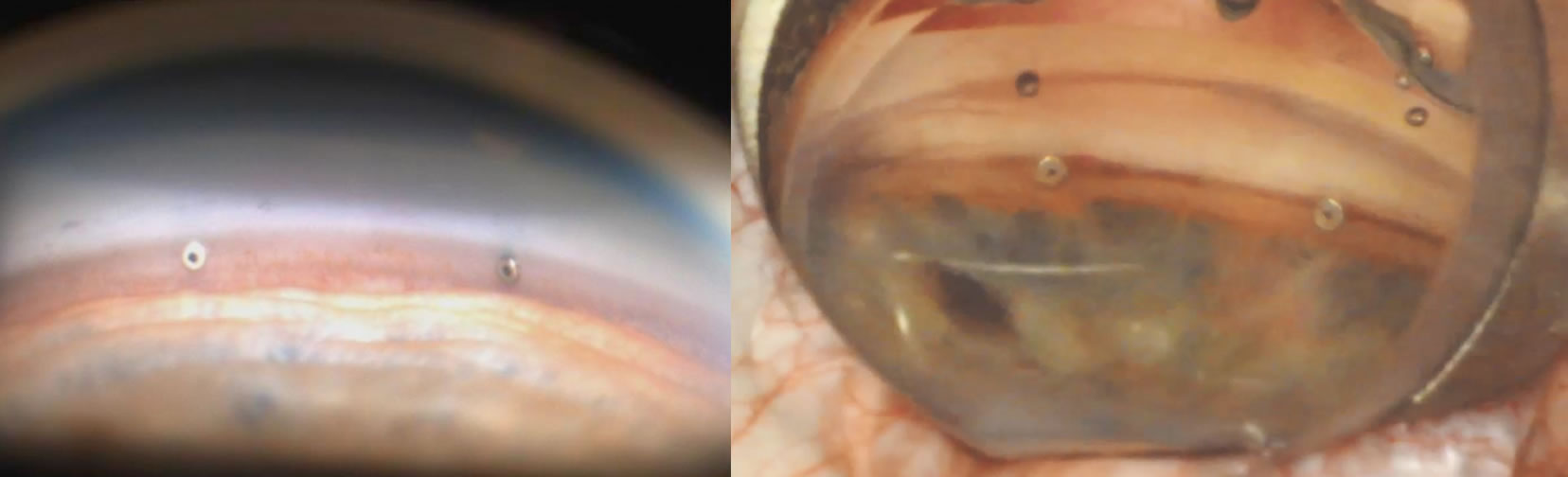
iStent injectW は日本で承認を受けたMIGSの世界最小(全長0.36mm)インプラントです。
軽度緑内障の人が白内障手術を受ける際にチタン製のステント(筒)をシュレム管に挿入します。
白内障手術と同時に行うことができ、非常にシンプルな手術操作が高く評価されています。
これまでのiStentでは挿入できるステントが1個でしたが、iStent injectWでは2個のステントを挿入できるようになり、これまでの1個留置よりも
眼圧下降及び点眼薬減少効果が期待できるようになりました。
房水の排出を増加させることで術後に眼圧が少し下がることが多くなり、点眼薬が減ったり不要になるケースがあると報告されています。
そして、iStent injectWの一番の利点は、結膜などに全く侵襲がなく将来にマイナスとなる後遺症がほとんどないことです。
厚生労働省の認可を受けて実施している施設は日本ではまだ少ないですが、今後更なる普及が期待される治療法です。
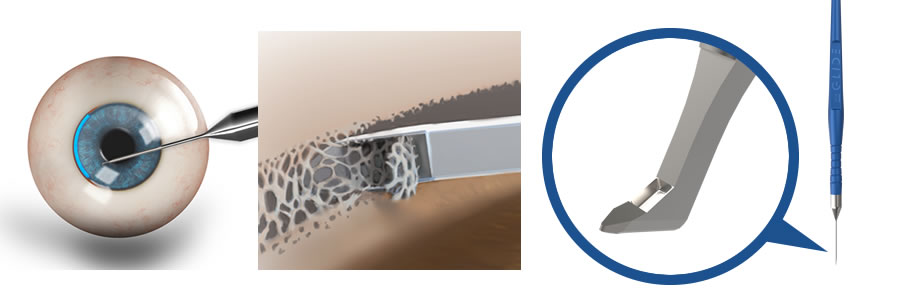
iStentは白内障手術のために必要な切開創を通して挿入されます。
房水流出を妨げている組織(線維柱帯)にバイパスを作成するようにデザインされています。
線維柱帯を生理的に温存することで、自然な上強膜静脈圧である8~11mmHg辺りの眼圧を維持し、低眼圧のリスクを最小限に抑えることができます。
手術部位の回復の期間が短く、早期に通常の生活に戻ることができます。
白内障の手術と同時に行うことで、保険診療の適応となります。
※現時点では白内障手術を受ける時の同時手術しか、保険が通りません。
※レーザー治療を除く内眼手術の既往歴がある人(白内障の手術も含む)
※中期~末期まで進行した緑内障の人
※閉塞隅角や隅角に癒着があるなど、特殊な病態がある人
※その他、角膜、チン小帯や水晶体の状態により受けられない人がいます
マイクロフックという専用の手術器具を用いて、眼内の線維柱帯を広範囲に切開します。
排水溝となる線維柱帯を切開することで房水の流れを改善する手術です。

角膜に1mm程度の傷を作り、そこからフックを眼内に挿入し直接、線維柱帯を切開します。早期から中等度の緑内障の方に施行する治療です。
合併症として、前房出血、一過性の眼圧上昇などの症状はありますが、iStentWよりも眼圧下降効果は高く、副作用の少ない手術です。
カフークデュアルブレードという小さな器具で、線維柱帯を切開することにより、房水の流れの抵抗を下げていきます。
結膜などを傷つけずに、角膜小切開で施行可能です。
白内障手術と同時手術のケースも多いですが、単独での手術も可能です。
ただし、白内障手術が済んでおられない方の場合は、水晶体を傷つけてしまう可能性がありますので、細心の注意を払います。
線維柱帯が切開されると、必ず出血を起こすため、術後数日は霞んで見えることもありますが、ほとんどの場合は数日で回復します。
メスによる外科的手術を行う治療法です。
主に眼の中の患部の切開を行います。レーザー治療と同様、房水の排出を促すことで眼圧のコントロールを行います。最も眼圧の下降が期待される方法ですが、侵襲性も高いため、適応を判断して術式を決めていくことになります。手術は日帰りで行えます。
術後は抜糸なども含めて定期検査などが必要となります。
| 術式 | 眼圧下降効果 | 低侵襲性 | 手術時間の短さ |
|---|---|---|---|
| iStent | |||
| マイクロフック | |||
| カフーク | |||
| トラベクロトミー(線維柱帯切開術) | |||
| トラベクレクトミー(線維柱帯切除術) | |||
| SLT | |||
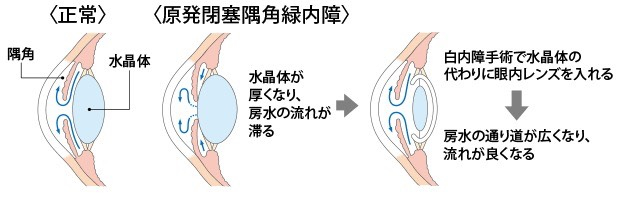
房水の出口(隅角)がもともと狭いことが原因でおこる閉塞隅角緑内障は、加齢とともに水晶体が厚くなることでさらに房水の出口が狭くなり、眼圧が非常に上昇しやすくなります。このタイプの緑内障には、水晶体を摘出する白内障手術が有効です。